
Выберите заболевание по...
Органу
Системе организма
Автору
Направлению медицины
Алфавиту
Специфике
Популярные темы и статьи
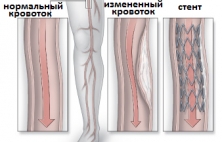
Стентирование артерий нижних конечностей - это сосудистая операция, выполняемая с использованием внутрисосудистой (эндоваскулярной) техники восстановления проходимости просвета артерий на ногах с помощью баллонной ангиопластики и имплантации стента под рентгенографическим контролем и благодаря проко…
Читать статью полностью
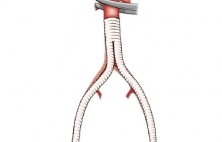
Аорто-бедренное шунтирование (АБШ) это операция, наиболее часто выполняемая при синдроме Лериша и предназначенная для создания альтернативного пути (шунта) для кровотока в обход суженной части терминального отдела и подвздошных артерий. Показаниями к операции аортобедренному шунтированию является пе…
Читать статью полностью
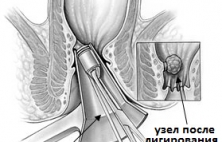
В настоящее время для лечения неосложненного геморроя используются так называемые малоинвазивные способы лечения, из которых наиболее распространенным и простым является операция лигирования или бандирования геморроидальных узлов. Суть вмешательства состоит в перевязке основания геморроидального узл…
Читать статью полностью
Показать еще »

Синдром грудного выхода (СГВ) - это синдром, при котором возникает сдавление (компрессия) сосудисто-нервного пучка руки с появлением выраженного дискомфорта или даже боли в плече, руке и шее, серьезно нарушающих качество жизни человека и заставляющих обратиться к врачу. Причиной такого сдавления является "защемление" плечевого нервного сплетения, подключичных артерии и вены в межмышечных или межкостных пространствах. На выходе из грудной клетки существует 3 естественных анатомических пространства, где возможно компрессионное воздействие: 1) межлестничное пространство, 2) реберно-подключичное пространство, 3) пространство позади малой грудной мышцы. Во время компрессии у пациента возникают не только боли, но ощущения жжения, покалывания или онемения в области рук и пальцев. Постоянное раздражение плечевого сплетения и нарушение кровообращения в руки может сопровождаться слабостью, особенно на высоте функциональной нагрузки. Статистически синдром грудного выхода чаще встречается у женщин и проявляется обычно в возрасте от 20 до 50 лет. Для уточнения диагноза используются такие методы исследования как рентгенография грудной клетки, различные нейросенсорные исследования, УЗИ сосудов, ангиография или компьютерная томография с контрастированием сосудистого русла. Среди основных причин СГВ: травма, врожденные особенности строения надключичной и подключичной области, опухоли, нарушение осанки, беременность (за счет вынужденного положения руки при обращении с ребенком), однообразные движения в плечевом суставе (профессиональная вредность - теннисисты, маляры, слесаря, скрипачи и т.д.). Лечение зависит от первопричины развития синдрома и может быть консервативным или хирургическим. Прогноз и результаты лечения зависят от времени с момента появления болей до обращения к врачу, степени компрессии и ее области, точности проведенной диагностики, радикальности устранения фактора сдавления и т.д.
Читать статью полностью

Аорто-бедренное шунтирование (АБШ) это операция, наиболее часто выполняемая при синдроме Лериша и предназначенная для создания альтернативного пути (шунта) для кровотока в обход суженной части терминального отдела и подвздошных артерий. Показаниями к операции аортобедренному шунтированию является перемежающаяся хромота и сопровождающийся клиническими проявлениями (такими как импотенция, боли покоя, трофические нарушения и другими) атеросклероз аорты и артерий нижних конечностей. АБШ позволяет восстановить поступление в нижние конечности крови и купировать симптомы атеросклероза. Выбор варианта реконструктивной операции зависит от анатомии и уровня поражения, и определяется во время инструментальной диагностики перед операцией: УЗИ аорты и артерий нижних конечностей, измерение индексов артериального давления и лодыжечно-плечевого индекса, ангиография, КТ-ангиография или МР-ангиография. Технически аорто-бедренное шунтирование одна из наиболее отработанных и эффективных операций, и сопровождается отличными отдаленным результатами. Так проходимость шунтов при 5-летнем наблюдении достигает 91-95%, а при 10-летнем - проходимость составляет 80-85%.
Читать статью полностью
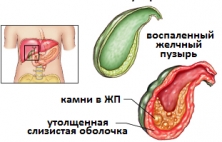
Холецистит – это наиболее распространенное осложнение желчнокаменной болезни, возникающее вследствие закупорки пузырного протока, накопления агрессивной желчи в желчном пузыре и размножения бактерий в его просвете, и как результат воспаления желчного пузыря. Различают два вида холецистита: калькулезный (камни в желчном пузыре) и некалькулезный (бескаменный). Подавляющее большинство случаев холецистита относятся к первому виду и составляют около 90%, очевидно, что остальные 10% представляют некалькулезный холецистит. По характеру воспаления и первичным признакам холецистит может быть острым и хроническим. Известно, что ключевыми факторами риска развития желчнокаменной болезни являются старение, быстрый набор или потеря веса, течение беременности. Кроме того, к этой же группе факторов относят женский пол, принадлежность к определенной этнической группе или употребление наркотиков. Тем не менее, одним из определяющих факторов развития холецистита является размножение бактерий в просвете желчного пузыря, желчь в котором из-за закупорки становится благоприятной средой для этого. Заподозрить воспаление желчного пузыря можно при появлении первых симптомов холецистита, основным из которых является боли в правом подреберье. Точная диагностика холецистита проводится с помощью таких методов визуализации как УЗИ брюшной полости, компьютерная или магнитно-резонансная томография, а также эндоскопическая ретроградная панкреатикохолангиография. Традиционным лечение холецистита при частых обострениях и осложненном течении является выполнение операции, в большинстве случаев хирурги отдают предпочтение лапароскопической холецистэктомии.
Читать статью полностью
Показать еще »
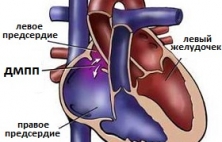
Дефект межпредсердной перегородки (ДМЖП) - это патологическое сообщение между левым и правым предсердиями сердца, возникшее в результате незаращения перегородки. В большинстве случаев дефект носит врожденный характер и возникает из-за недоразвития мышечно-соединительных тканей перегородки. Ведущими факторами появления ДМПП являются факторы, влияющие на нормальное внутриутробное развитие плода, например, ОРВИ у матери, наследственность и анатомические предпосылки (наличие открытого овального окна). Частота ДМПП среди всех ВПС достаточно высока и достигает 10-12%. Из-за хорошей адаптации ребенка к данной патологии, симптомы ДМПП обычно появляются когда дети становятся взрослыми. Выраженность симптомов ДМПП находится в зависимости от размеров дефекта и направления потока крови через дефект. Также как и при ДМЖП для лечения ДМПП используются различные варианты закрытия (открытый и эндоваскулярный), но в последние несколько лет опытные сердечно-сосудистые хирурги отдают предпочтение эндоваскулярному лечению, как малотравматичном и эффективному. Тем не менее, выбор способа лечения ДМПП зависит от многих факторов, основными из которых являются: размеры дефекта, возраст пациента, опыт центра сердечно-сосудистой хирургии, где предполагается выполнение операции и т.д.
Читать статью полностью

Менопауза – это период в жизни женщины, когда происходит постепенное угасание репродуктивной функции. Обычно это происходит после 45 лет. Период, сопровождающий такое угасание, также носит название перименопаузы. Среднестатистический возраст наступления менопаузы составляет 51 год. Основной причиной менопаузы является прекращение выработки эстрогена и прогестерона, ключевых гормонов, продуцируемых яичниками. Клинические проявления наступления климакса и симптомы менопаузы обычно появляются несколькими годами раньше, поскольку снижение репродуктивной функции происходит не одномоментно, а постепенно. Среди наиболее распространенных симптомов менопаузы можно выделить: 1) изменения в продолжительности и регулярности менструальных циклов (они становятся короче или длиннее, более или менее симптомными); 2) ночные приливы и/или потливость; 3) проблемы со сном; 4) сухость влагалища и слизистой мочевыводящих путей; 5) частые перепады настроения; 6) проблемы с фокусировкой зрения; 7) сухость кожи и выпадением волос на голове при увеличении оволосения лица. Некоторые из этих симптомов требуют лечения. Для этого обязательно нужно проконсультироваться с гинекологом или эндокринологом. Спектр способов коррекции значительный: от адаптации образа жизни, фитотерапии до приема серьезных гормональных препаратов.
Читать статью полностью
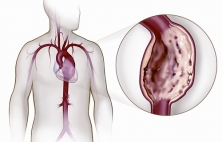
Аневризма грудной аорты это патологическое расширение в 2 и более раза диаметра грудной аорты в любом из ее отделов. Как и для большинства аневризм, опасность аневризмы грудной аорты состоит в том, что может возникнуть осложненное течение в виде разрыва, расслоения или различных тромбоэмболических осложнений. Также ее опасность обусловлена практически полным отсутствием симптомов, а когда симптомы появляются аневризма обычно достигает очень крупных размеров, что усложняет ее хирургическое лечение. Именно поэтому данный вариант аневризм аорты чаще выявляются случайно, при проведении флюорографии, рентгена или обращении по поводу других проблем со здоровьем. Для диагностики обычно используются рентген грудной клетки, компьютерная томография с контрастированием, магнитно-резонансная томография, аортография и ряд вспомогательных методов. Лечение аневризм грудной аорты только хирургическое, поскольку без операции риск ее разрыва только возрастает. Обычно оно состоит в удалении (резекции) части измененной аневризматически аорты и замещении удаленного участка синтетическим трубчатым протезом, напоминающим по конфигурации саму аорту. В последние несколько лет в лечении аневризм грудной аорты стали активно применяться малоинвазивные эндоваскулярные методики, суть которых состоит в "выключении" аневризмы из кровотока благодаря внутрисосудистому размещению в аорте специального синтетического протеза - эндографта. В сложных случаях используются гибрибные методы лечения, когда открытая операция комбинируется с эндоваскулярной.
Читать статью полностью
Показать еще »

Курение - одна из наиболее встречаемых и вредных привычек человека. Она обычно приводит к развитию огромного спектра тяжелых заболеваний. В основе повреждающего действия табака и сигарет лежит поступление в организм во время курения паров никотина и других опасных химических веществ. Нет ни одного органа в организме, который бы не оказывался "заложником" токсического действия никотина. Опасность курения состоит в том, что при регулярном поступлении в организм никотина происходит перестройка обменных процессов и возникает сначала психололгическое, а затем и физическое привыкание к никотину, то есть по сути человек становится наркоманом. Кроме того, поступающие с сигаретными дымом нитрозамины, являющиеся продуктом разрушения никотина и никотиновых смол, обладают серьезным онкогенным потенциалом, иначе говоря они существенно увеличивают риск развития любых онкологических заболеваний, в первую очередь рака легких. Обладая системным действием никотин также приводит к развитию других, не менее тяжелых, заболеваний, таких как болезни легких, сердца и кровеносных сосудов, инсульта и катаракты. Крайне опасным является курение для беременных и кормящих матерей, поскольку попадая к кровь ребенка никотин вызывает нарушение кровоснабжения плода и нарушает внутриутробное развитие, что существенно увеличивает риска развития синдрома внезапной детской смерти или развитие различных тяжелых врожденных пороков развития. В клинической токсикологии существует также понятие пассивного курения, когда воздействию выдыхаемого табачного дыма подвергаются окружающие курильщика люди: родственники, дети, близкие, друзья, коллеги и т.д. Из-за этого они тоже оказываются в группе риска по развитию вышеуказанных заболеваний. В настоящее время табакокурение носит характер пандемии и на борьбу с этим злом органами здравоохранения и правительствами разных государств тратятся огромные средства, разрабатываются серьезные практические рекомендации по отказу от курения, пропагандируется здоровый образ жизни. Отказ от курения - самый благородный и оправданный шаг, который может сделать курильщик на пути к укреплению собственного здоровья и здоровья окружающих.
Читать статью полностью

Остеоартроз или артроз считается одной из самых часто встречаемых форм артрита. Из-за доказанного воспалительного компонента в патогенезе этого заболевания эту патологию также называют остеоартритом (окончание -ит предполагает принадлежность болезни к группе воспалительных). Симптомами артрита являются отек мягких тканей сустава, боли и снижение двигательной функции сустав. Формирование артроза возможно практически в любом суставе, но, как правило, чаще всего в воспалительно-дегенеративный процесс вовлекаются суставы кистей и пальцев рук, колени, тазобедренные суставы или позвоночник. Основной причиной появления болей и дисфункции сустава является потеря костью хрящевой поверхности. Хрящ - это часть сустава, которая обеспечивает соприкосновение двух или нескольких сочлененных суставных поверхностей костей и создающие условия для их скольжения относительно друг друга и амортизации в суставе при движении. Одной из ключевых функций здорового хряща является частичное поглощение нагрузки на сустав, возникающую при движении. При потере хрящевой ткани, возникающей при остеоартрозе, кости трутся друг о друга суставными поверхностями, что со временем может привести к повреждению сустава и его функциональным, а затем и органическим нарушениям. Предпосылками для развития остеоартрита являются: 1) избыточный вес; 2) старение; 3) травмы сустава. Точная диагностика артроза состоит из комбинации нескольких методов исследования, таких как анамнез заболевания, физический осмотр, рентгенография, магнитно-резонансная томография или лабораторная диагностика. Лечение остеоартроза предполагает прием лекарственных препаратов, тренировку сустава и физические упражнения, различные варианты физиотерапии и электромагнитной стимуляции. При неэффективности консервативного лечения травматологи обычно рекомендуют выполнение операции артропластики или эндопротезирования пораженного сустава.
Читать статью полностью

Эпилепсия является неврологическое расстройство головного мозга, при котором у пациента по какой либо причине или беспричинно возникает судорожный синдром. Приступы эпилепсии возникают при генерации скоплением нервных клеток (нейронов) патологических импульсов или сигналов, в результате чего происходит чрезмерное возбуждение нейронов коры головного мозга, что сопровождается появлением приступа судорог. При этом во время приступа пациенты могут иметь странные ощущения и эмоции или вести себя странно. Во время приступа у них возможно появление интенсивных мышечных спазмов или потери сознания. Среди возможных причин развития эпилепсии наиболее распространенными являются травмы головного мозга, генетические факторы и нарушение формирования и функционирования головного мозга. Но в большинстве случаев точная причина эпилепсии остается неизвестной. Для диагностики эпилепсии обычно используют различные методы сканирования мозга и другие функциональные тесты, из которых наиболее распространенными являются элекроэнцефалопатия (ЭЭГ) и магнитоэнцефалография. Важно начать лечение эпилепсии как можно раньше после установки диагноза. К сожалению, в настоящее время противоэпилептические лекарства не позволяют полностью излечить эпилепсию, но с их помощью в большинстве случаев удается контролировать и предотвращать возникновение приступов эпилепсии. Когда лекарства оказываются неэффективными, выставляются показания к операции или имплантации различных устройств, такие как стимуляторы блуждающего нерва и другие.
Читать статью полностью
Показать еще »
|











